Среди всех видов злокачественных гинекологических опухолей рак влагалища составляет не более 1-2%. Он считается заболеванием пожилого возраста, в основном встречается у женщин старше 60 лет. Обычно онкопатология развивается из клеток многослойного плоского эпителия, который покрывает стенки влагалища. Такой вид болезни называют плоскоклеточным раком. Благодаря развитию медицины опухоли часто определяются в локализованной форме, когда возможно их успешное лечение, завершающееся длительной ремиссией.
Причины и факторы риска
Как и при раке шейки матки, ведущая роль в развитии онкопатологии отводится вирусу папилломы человека (ВПЧ). Онкогенные штаммы возбудителя, прежде всего типы 16 и 18, вызывают около 60-70% первичных новообразований вульвы и влагалища. Эти вирусы встраиваются в генетический материал клеток, вызывают множественные нарушения их роста, что способствует появлению злокачественных новообразований.
Среди факторов риска вагинального рака называют:
- заражение вирусом простого герпеса;
- снижение уровня эстрогена в менопаузе;
- атрофию слизистой оболочки влагалища у пожилых женщин;
- хронические воспалительные процессы во влагалище;
- курс лучевой терапии, проведенный для лечения рака шейки матки.
В отдельную группу выделяют метастатические опухоли. Они возникают при распространении злокачественных клеток из других очагов онкопатологии. Чаще всего заболевание развивается при раке шейки и тела матки, яичников, почек. Появление метастатического рака влагалища указывает на 4 стадию основного онкологического процесса.
Классификация
Около 90% всех случаев составляет плоскоклеточный рак, который характерен для пациентов пожилого возраста. У молодых женщин может возникать аденокарцинома влагалища, формирующаяся из железистых клеток. Крайне редко диагностируются саркомы — злокачественные опухоли, развивающиеся из соединительной ткани вагинальной стенки.
Самая известная классификация подразделяет болезнь на 4 стадии по TNM:
- I стадия определяется при локализации новообразования в пределах влагалища;
- II стадия развивается при прорастании злокачественных клеток в окружающие ткани;
- III стадия диагностируется при поражении стенок малого таза опухолью либо при появлении метастазов в близлежащих лимфатических узлах;
- IV стадия устанавливается при прорастании клеток в мочевой пузырь и прямую кишку, а также при появлении отдаленных метастазов любой локализации.
Показатель 5-летней выживаемости женщин на начальной стадии вагинального рака составляет 66-70%, а на четвертой – всего 26%. Поэтому очень важно вовремя обнаружить заболевание и провести комплексное лечение по международным протоколам.
Симптомы рака влагалища
Основной и зачастую единственный признак злокачественного процесса — кровянистые выделения из половых путей. Они возникают у 2/3 пациенток с онкопатологией. Интенсивность кровотечения в большинстве случаев не имеет четкой связи со стадией патологического процесса, размером опухоли.
Второй типичный симптом — боли во влагалище и внизу живота, которые усиливаются по мере распространения рака на соседние анатомические структуры. Также у некоторых женщин возникают обильные белые или желтоватые выделения из влагалища, имеющие неприятный запах.
Для рака влагалища характерна развернутая симптоматика, которая вызывает серьезное беспокойство у женщин, становится причиной раннего обращения к врачу. Поэтому около 70% опухолей определяются на 1-2 стадии. Однако в 10% случае онкопатология протекает бессимптомно и выявляется только при плановом осмотре у гинеколога или при возникновении множественных метастазов.
Методы диагностики
Первичное обследование женщины проводит гинеколог, который обнаруживает признаки злокачественного роста при осмотре влагалища в зеркалах. Далее врач дает направление к онкологу или онкогинекологу для расширенной диагностики.
Чтобы поставить диагноз рак влагалища, потребуются результаты таких методов исследования:
- биопсия опухоли для гистологического и цитологического анализа материала — основной метод диагностики, который позволяет определить происхождение злокачественных клеток, степень их дифференцировки;
- микроскопическое исследование мазков из шейки матки и цервикального канала, чтобы исключить сопутствующие предраковые процессы;
- УЗИ, КТ или МРТ органов малого таза для оценки степени распространенности опухолевого процесса, выявления метастазов в тазовых органах, региональных лимфоузлах;
- анализы на ВПЧ с генотипированием для подтверждения или исключения онкогенных штаммов возбудителя;
- клинический и расширенный биохимический анализы крови;
- исследование на онкомаркеры;
- анализ свертывающей способности крови.
Если болезнь диагностируется на поздних стадиях, потребуется комплексное обследование для выявления типичных метастазов и очагов прорастания опухоли. Всем женщинам выполняется эндоскопическое исследование мочевого пузыря (цистоскопия) и прямой кишки (ректоскопия). По показаниям проводят КТ легких, КТ или МРТ головного мозга, остеосцинтиграфию.
Лечение рака влагалища
Терапия определяется стадией опухоли, возрастом женщины, наличием сопутствующих болезней. Для каждой пациентки врачи клиники «Время первых» составляют индивидуальную программу лечения. По возможности используют щадящие методы и органосохраняющие операции. Профессионализм онкогинекологов и современные подходы к терапии позволяют достигать лучшего результата из возможных.
Способы лечения вагинального рака:
- Лучевая терапия. Наиболее эффективный и универсальный метод, который используется при любой стадии злокачественной опухоли. Облучение может проводиться внешними источниками (дистантная радиотерапия) или с помощью устройств, которые помещают интравагинально вблизи новообразования (брахитерапия).
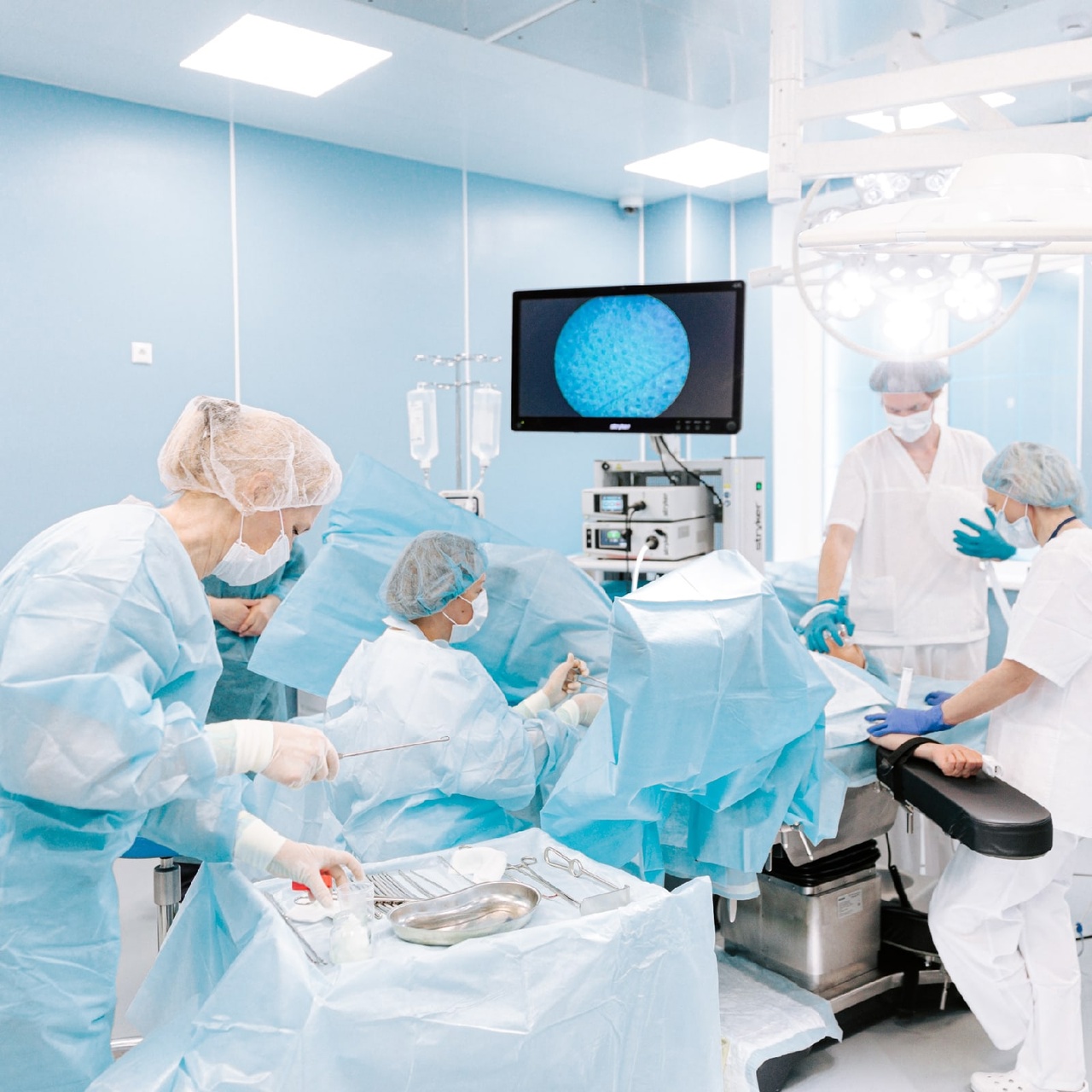
- Хирургическое вмешательство. Операция наиболее результативна на ранних этапах болезни, когда рак поражает только влагалище. На I стадии возможна локальная резекция с сохранением нормальной структуры половых путей, в более тяжелых случаях потребуется удаление влагалища, шейки матки, пораженных лимфоузлов.
- Химиотерапия. Медикаментозное лечение опухоли назначается в дополнение к лучевой терапии, а также при наличии метастазов во внутренних органах и лимфатических узлах.
После проведенной терапии пациентка находится под наблюдением онколога. Каждые 3-6 месяцев нужно будет посещать врача для осмотра и инструментальной диагностики. Это важно для контроля излечения, своевременного выявления рецидивов.
Профилактика
Основной способ предупредить развитие рака влагалища и шейки матки — своевременная вакцинация против папилломавирусной инфекции. Прививки защищают от онкогенных штаммов ВПЧ, уменьшают вероятность появления злокачественных опухолей женских половых органов. Иммунизация проводится девочкам, начиная с девятилетнего возраста, и молодым женщинам. Лучше всего вакцинироваться до начала половой жизни.
Для защиты от вируса папилломы человека доступны 2 прививки: 4-компонентная Гардасил, 2-компонентная Церварикс. Гардасил защищает не только от онкогенных 16 и 18 типов вируса, но и от ВПЧ 6 и 11 типов — возбудителей остроконечных кондилом на половых органах.
Не следует забывать про неспецифические меры профилактики. Необходимо раз в год посещать гинеколога и проходить плановое обследование. Скрининг включает кольпоскопию и ПАП-тест для раннего выявления предраковых и онкологических процессов в половых органах. Женщинам постменопаузального возраста нужно быть особо внимательными к своему здоровью, поскольку они составляют основную группу риска развития вагинального рака.
При необходимости в клинике можно оформить больничный лист, а также карту беременной и некоторые другие документы.
Гинекология: лечение и диагностика
Первичная консультация включает в себя:
- осмотр в кресле;
- сбор анамнеза;
- анализ жалоб.
После этого назначается лечение или выписываются рекомендации врачом о периодичности прохождения обследования. Пациентка находится под полным сопровождением медицинского работника и в любое время может связаться с ним, при возникновении непредвиденных ситуаций. Для себя тоже можно ознакомиться с основными разделами в науке гинекология.
Отзывы наших клиентов
Информация о ценах носит уведомительный характер и не является публичной офертой. Стоимость медицинских услуг определяется после очной консультации у специалистов.