Железистая гиперплазия эндометрия (ЖГЭ) – патологический процесс, обусловленный избыточным делением клеток слизистой оболочки матки. Заболевание сопровождается усиленным разрастанием железистой ткани, которая со временем начинает преобладать над стромальной. Патология может развиваться в любом возрасте, но чаще всего диагностируется в период полового созревания и менопаузы, что связано с перестройкой гормонального фона.
Патогенез заболевания
ЖГЭ относится к гормонозависимым патологиям эндометрия и развивается преимущественно на фоне абсолютной или относительной гиперэстрогении. К морфологическим изменениям желез и стром слизистого слоя приводит как повышение уровня эстрогенов в крови, так и их преобладание над концентрацией прогестерона.
При гиперплазии в эндометриальных тканях обнаруживаются признаки ремоделирования желез, их неправильное распределение в тканях, выявляются участки с кровоизлияниями и дистрофическими изменениями. При прогрессировании заболевания железы слизистой оболочки, стромальные клетки и кровеносные сосуды объединяются в группы, формируя полипы матки.
Причины разрастания эндометрия
Ведущая роль в развитии железистой гиперплазии эндометрия отводится влиянию гормонального фона. Факторами риска в появлении ЖГЭ выступают:
- раннее менархе (наступление первой менструации до 12 лет);
- поздняя менопауза (после 55 лет);
- многократно повторяющиеся ановуляторные циклы;
- заболевания, приводящие к ановуляции – поликистоз и склерокистоз яичников, гиперандрогения;
- обменно-эндокринные нарушения – ожирение, сахарный диабет, болезни щитовидной железы;
- монотерапия эстрогенами или тамоксифеном;
- травмы эндометрия, вызванные абортами, диагностическими выскабливаниями, операциями;
- сопутствующие гинекологические заболевания – миома матки, эндометрит, опухоли яичников;
- бесплодие, отсутствие родов в анамнезе и беременности до 35 лет;
- проблемы с печенью и иммунные расстройства.
Прослеживается наследственная предрасположенность к заболеванию – у многих пациенток встречаются случаи гиперплазии эндометрия матки у близких родственников по женской линии.
Классификация заболевания
Гиперпластические процессы, затрагивающие эндометриальные ткани, классифицируют по нескольким критериям. В международной практике чаще всего используется классификация, разработанная ВОЗ. Она учитывает риски возникновения раковых опухолей в тканях видоизмененного слизистого слоя матки и выделяет 2 типа пролифераций:
- неатипические;
- атипические.
Атипическая гиперплазия эндометрия относится к наиболее опасным формам заболевания с высоким риском перерождения в рак (до 59%). Морфологические ткани без атипии не содержат аномальных клеток, поэтому вероятность их озлокачествления не превышает 1%.
В практике российских гинекологов наиболее распространена гистологическая классификация, согласно которой выделяется несколько форм гиперплазии:
- железистая;
- железисто-стромальная;
- полиповидная;
- аденоматозная;
- железисто-кистозная.
В данной типологии учитывается вид ткани, в которой происходят изменения, а также наличие новообразований, сформированных клетками эндометрия. Из этих форм опасность представляют полиповидная и аденоматозная, обладающие высокими рисками малигнизации (трансформации в онкологию).
Симптомы и признаки железистой гиперплазии эндометрия
Поскольку внутренняя оболочка, выстилающая полость матки, не может разрастаться до бесконечности, рано или поздно происходит ее отторжение. Этот процесс сопровождается кровотечениями, которые могут возникать как на начальных, так и на запущенных стадиях заболевания. В зависимости от возраста пациентки кровянистые выделения будут иметь свои особенности:
- Женщины репродуктивного возраста жалуются на обильные болезненные менструации, которые могут длиться 7 и более дней. В межменструальный период часто появляются скудные кровотечения, нередки задержки месячных.
- В подростковом периоде гиперплазия эндометрия проявляется влагалищными выделениями с кровяными сгустками.
- В период менопаузы основным симптомом становится кровянистое отделяемое из половых путей – разное по интенсивности и длительности.
Заподозрить заболевание можно по аменорее (отсутствие менструаций), олигоменорее (скудные выделения во время месячных), невозможности забеременеть при регулярной половой жизни.
Если длительные обильные кровотечения многократно повторяются, наблюдаются характерные признаки анемии на фоне хронической кровопотери. Пациентки жалуются на слабость, снижение работоспособности, сонливость, головокружения, эпизоды обмороков.
Комплексная диагностика полипа тела матки
Для постановки верного диагноза женщина направляется лечащим врачом-шинекологом на комплексное обследование, позволяющее оценить особенности репродуктивной системы, функции желез внутренней секреции, наличие сопутствующих заболеваний.
Составить представление о здоровье пациентки позволяют:
- Данные анамнеза – информация об особенностях менструального цикла, родах, беременностях, перенесенных заболеваниях, травмах, операциях, сопутствующих проблемах со здоровьем.
- Бимануальный гинекологический осмотр – врач оценивает состояние наружных и внутренних половых органов, характер выделений, болезненность при пальпации.
- Трансвагинальное УЗИ – основной метод диагностики ЖГЭ, позволяющий изучить состояние эндометрия, миометрия, яичников, маточных труб. В ходе исследования можно обнаружить новообразования – злокачественные опухоли и полипы тела матки.
- Пайпель-биопсия – взятие тканевого материала при помощи аспирационного зонда с последующим микроскопическим исследованием образца.
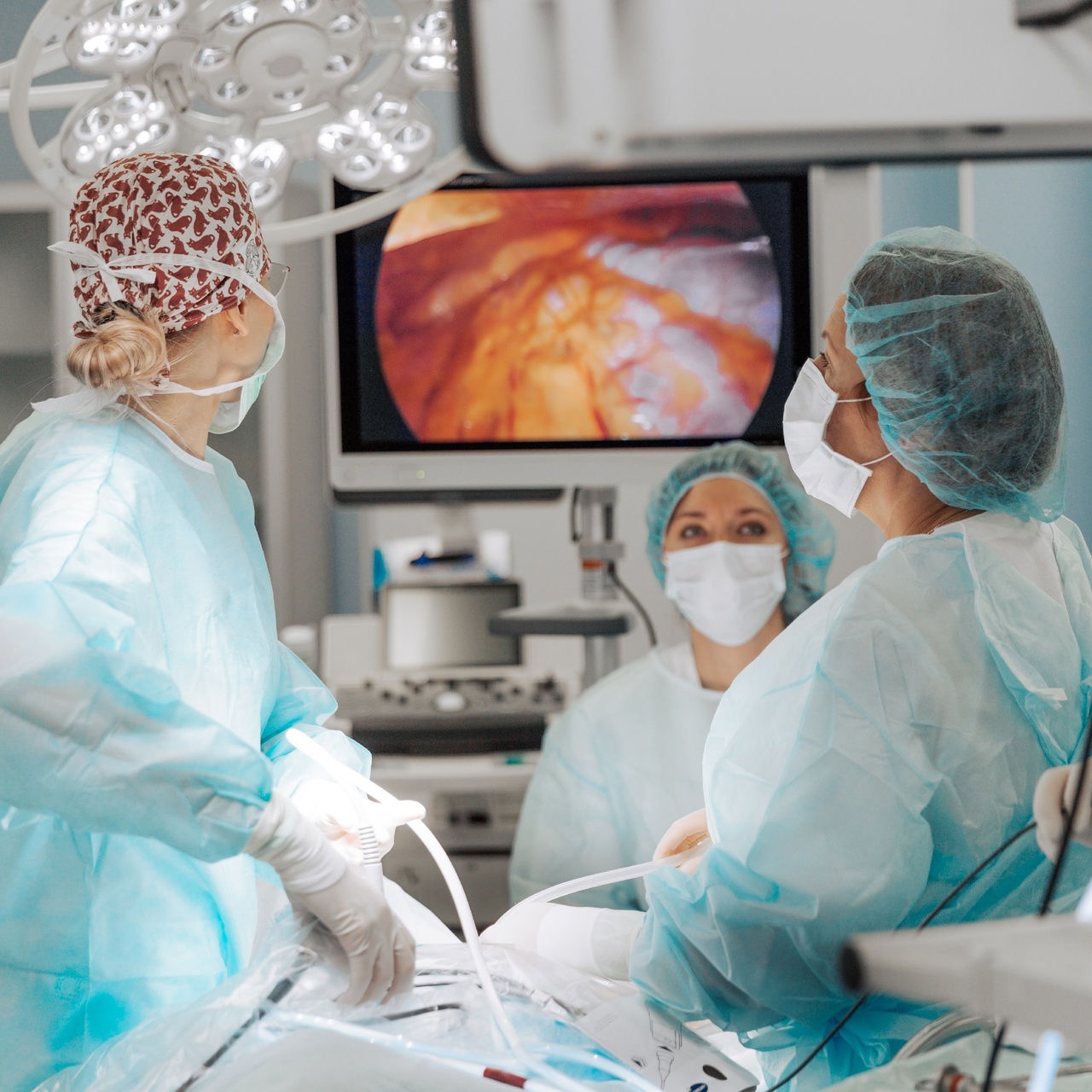
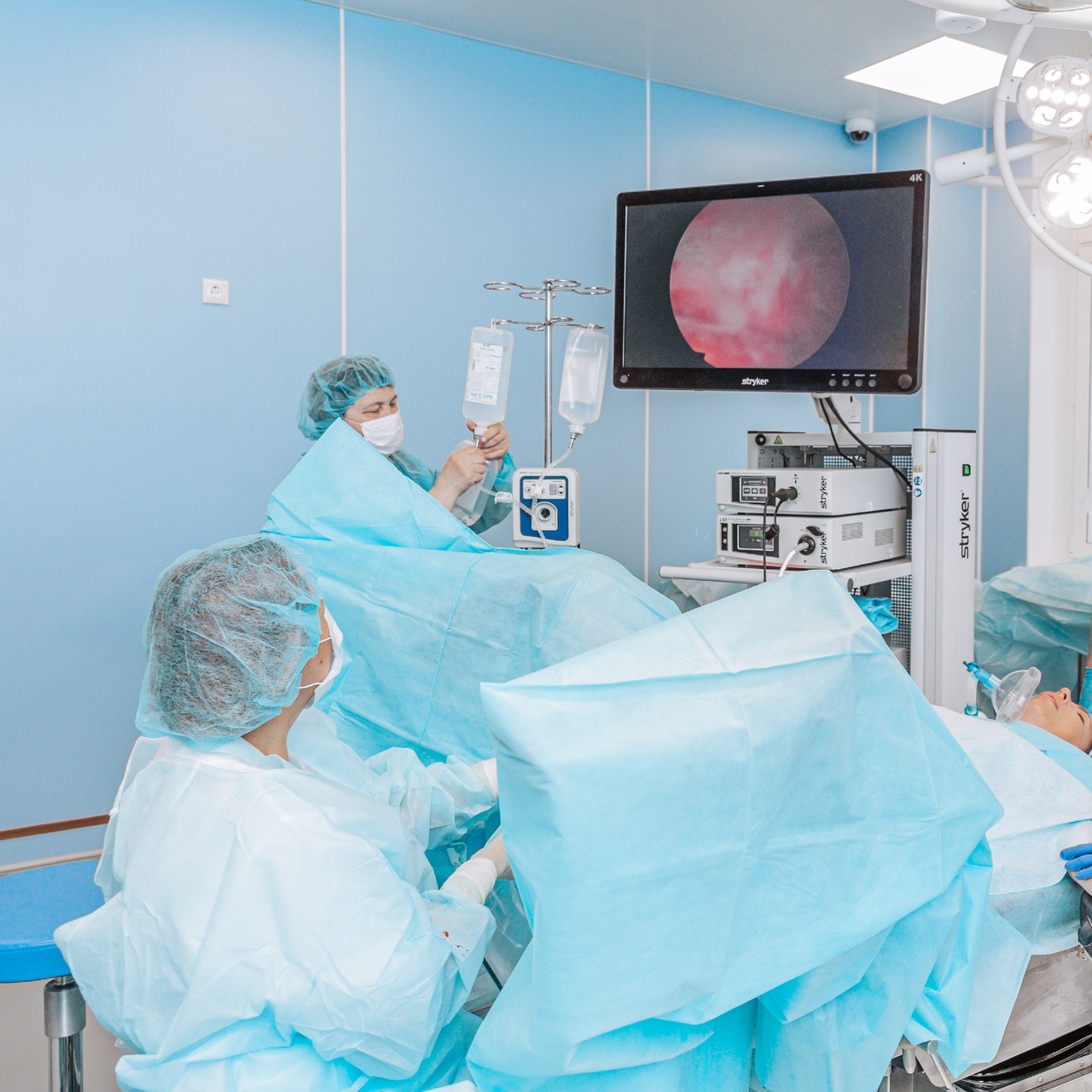
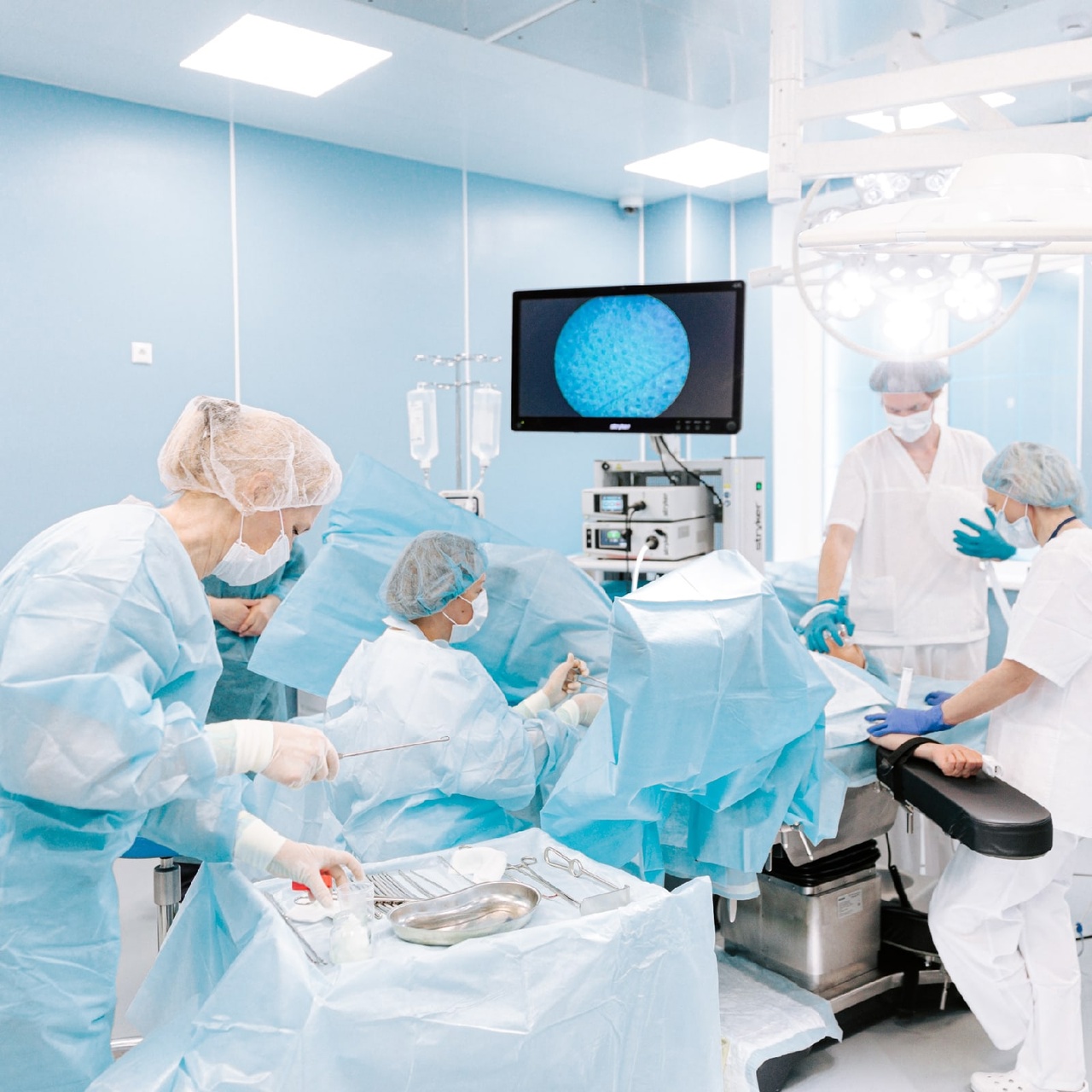
- Гистероскопия – эндоскопическое исследование полости матки при помощи прибора-гистероскопа. Процедура помогает изучить состояние тканей эндометрия, определить степень тяжести гиперпластических процессов.
Окончательный диагноз лечащий врач ставит только после получения результатов гистологического и цитологического исследований материала – образца тканей слизистой оболочки, взятого во время биопсии, гистероскопии, выскабливания. Основные методы диагностики дополняют анализами крови на гормоны, печеночные ферменты, факторы свертывания. Рекомендуется проведение скрининга на половые инфекции, микроскопические исследования влагалищных мазков и микропрепаратов шейки матки.
Лечение железистой гиперплазии
При разработке тактики лечения учитывают возраст больной, причины развития заболевания, репродуктивные ожидания (планируется ли беременность), сопутствующие патологии, противопоказания к тому или иному методу терапии. Усилия специалистов прежде всего будут направлены на остановку кровотечений и борьбу с признаками анемии. Если женщина планирует рождение ребенка, основной задачей будет восстановление менструальной функции, устранение физиологических препятствий для наступления овуляции и беременности.
В программу лечения гиперплазии эндометрия матки входят:
- Прием гормональных препаратов, направленных на подавление дальнейшей пролиферации слизистого слоя. Под действием индивидуально подобранных гормонов происходит обратное развитие гиперплазии и оболочки восстанавливаются до нормального состояния.
- Постановка гестагенсодержащих внутриматочных систем – поддерживают необходимый гормональный фон, выполняют функцию контрацепции.
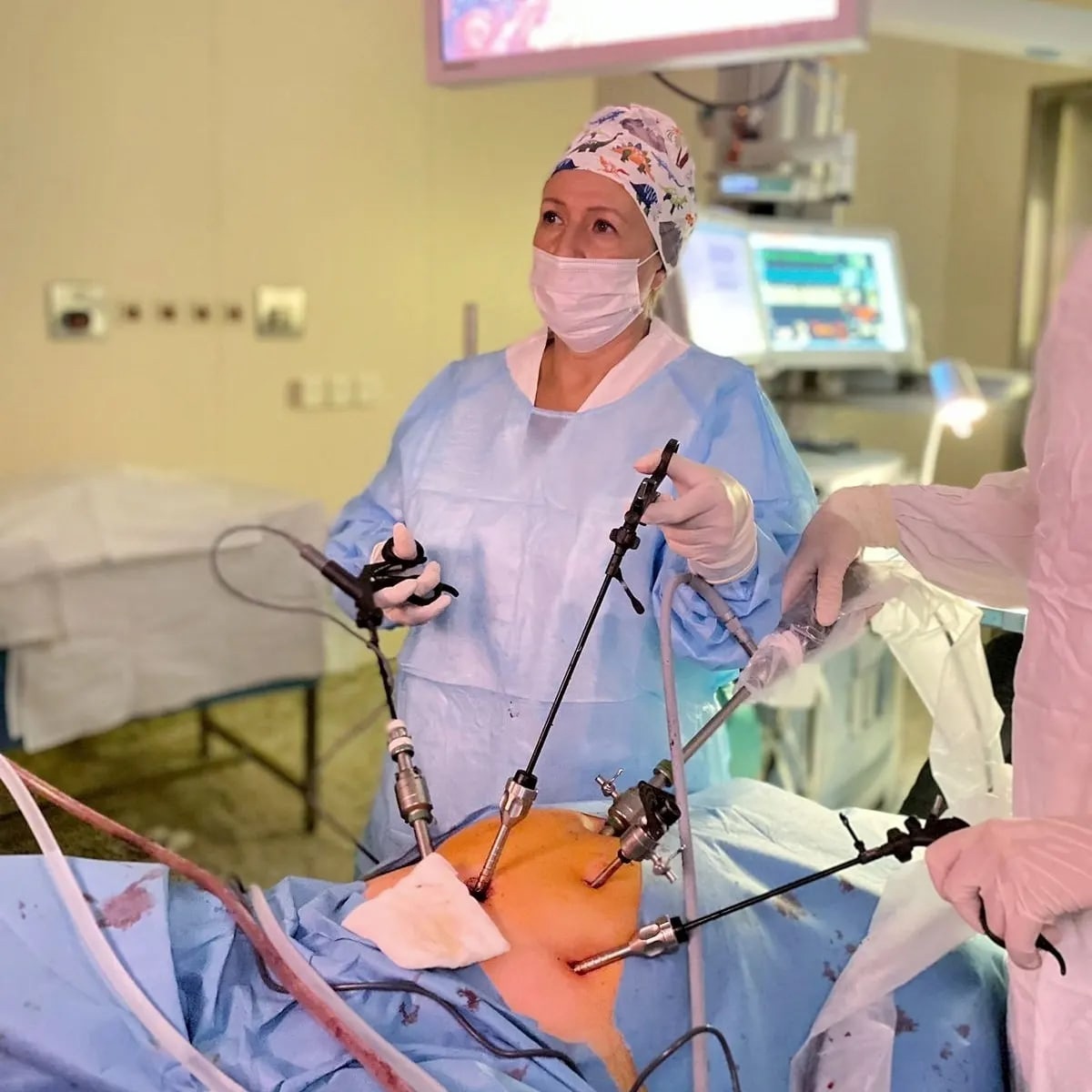
- Терапевтический кюретаж – выскабливание полости матки с удалением патологически измененных эндометриальных тканей.
- Абляция – удаление базального и функционального слоев слизистой оболочки при помощи лазерной, электромагнитной, радиоволновой типов энергии.
- Гистерэктомия – удаление матки вместе с шейкой и придатками (назначается при подтвержденной атипии и признаках малигнизации тканей).
При сопутствующих нарушениях используются медикаменты для борьбы с ожирением, поддержания работы щитовидной железы, снижения уровня андрогенов, нормализации функций гипофиза. Через 3 и 6 месяцев после начала лечения проводится УЗИ-мониторинг, позволяющий оценить эффективность проводимой терапии.
В нашей клинике предпочтение отдается современным щадящим методам лечения железистой гиперплазии эндометрия. Мы руководствуемся международными протоколами и практикуем коллегиальный подход, что позволяет рассчитывать на положительные прогнозы при любом диагнозе.
Наибольшую опасность для женского здоровья представляет атипическая гиперплазия, способная перерождаться в рак. Заболевание также может стать причиной бесплодия из-за повторяющихся ановуляторных циклов и изменений в матке, которые препятствуют прикреплению плодного яйца.
Если ЖГЭ возникла в подростковом возрасте, ограничиваются применением кровоостанавливающих средств, витаминов, препаратов железа.
Основные методы профилактики ЖГЭ – своевременная коррекция гормональных нарушений, лечение заболеваний половых органов, ежегодные гинекологические осмотры.
Это разновидность атипической формы ЖГЭ, когда на поверхности слизистой оболочки матки образуются ограниченные участки патологических разрастаний.
При необходимости в клинике можно оформить больничный лист, а также карту беременной и некоторые другие документы.
Гинекология: лечение и диагностика
Первичная консультация включает в себя:
- осмотр в кресле;
- сбор анамнеза;
- анализ жалоб.
После этого назначается лечение или выписываются рекомендации врачом о периодичности прохождения обследования. Пациентка находится под полным сопровождением медицинского работника и в любое время может связаться с ним, при возникновении непредвиденных ситуаций. Для себя тоже можно ознакомиться с основными разделами в науке гинекология.
Отзывы наших клиентов
Информация о ценах носит уведомительный характер и не является публичной офертой. Стоимость медицинских услуг определяется после очной консультации у специалистов.